دیابت، شایعترین بیماری متابولیک جهان محسوب میشود که از سوی سازمان بهداشت جهانی «همهگیری نهفته، سرطان خاموش» نام گرفته است. این بیماری نوعی اختلال در سوختوساز بدن است که ابتلا به آن توانایی تولید انسولین را در لوزالمعده از بین میبرد، یا بدن در مقابل انسولین مقاوم شده و انسولین تولیدی عملکرد طبیعی خود را از دست میدهد. در بیماری دیابت توانایی بدن در استفاده و سوختوساز کامل گلوکز کاهش و میزان قند خون افزایش مییابد. وجود میزان بیش از حد مجاز قند در خون و عدم کنترل دیابت میتواند ابتلا به بیماریهای قلبی- عروقی، اختلالات بینایی، نارسایی کلیه، زخمهای پوستی و آسیبهای عصبی را در پی داشته و در درازمدت منجر به صدمات جبرانناپذیری مانند کوری، قطع پاها، سکته مغزی، قلبی و در نهایت مرگ شود.
در سالهای اخیر تغییر الگوی زندگی، رشد شهرنشینی، استرس، عادات غذایی نادرست، کاهش فعالیت بدنی و... زمینه را برای ابتلای بیشتر افراد به این بیماری فراهم کرده که به موازات آن بهدلیل زمینهسازی در ابتلا به سایر بیماریها منجر به تحمیل هزینههای سنگین درمانی، ازکارافتادگی و مرگ شده است.
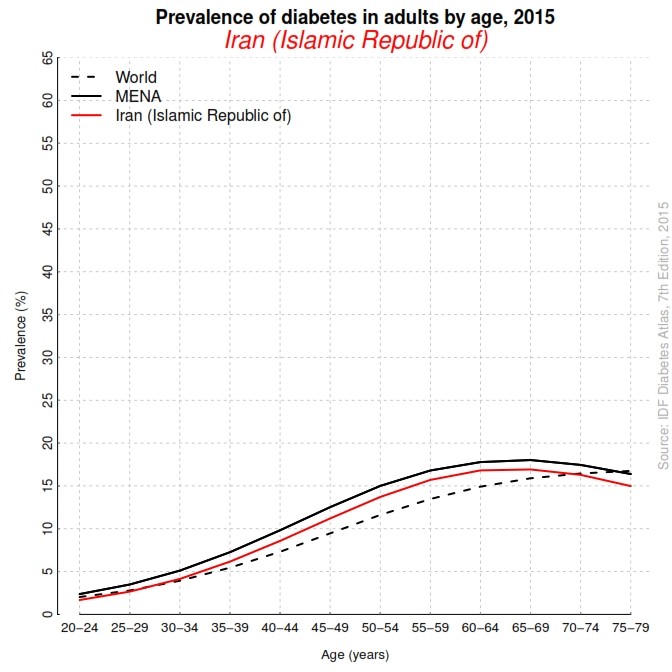
طبق اعلام فدراسیون بینالمللی دیابت، در سال 2014 حدود 9 درصد از افراد 18 سال و بالاتر در جهان دیابت داشتند و در ايران تنها در سال 2015، بیش از 5/4 میلیون مورد ابتلا به دیابت ثبت شده است که نمودار 1، مقایسه شیوع دیابت در سنین مختلف ایران و جهان را در این سال نشان میدهد. همچنین طبق اعلام این فدراسیون در حال حاضر، بیش از 418 میلیون نفر از بزرگسالان در سراسر جهان به بیماری دیابت مبتلا هستند؛ در ایران نیز بیش از 12 درصد بزرگسالان از دیابت رنج میبرند و این بیماری به معضلی بهداشتی، اقتصادی و اجتماعی در جهان تبدیل شده است.
نمودار 1: درصد شيوع ديابت در سنین مختلف ايران در مقايسه با جهان
با توجه به آمارهای ارائه شده توسط انجمن دیابت ایران در فروردین 97، دیابت در کشور در بین زنان و مردان به ترتیب 3/10 و 8/8 درصد شیوع دارد. از نظر پراکندگی بیماری در مناطق شهری و روستایی، 9/9 مردم مناطق شهری و 8/7 درصد مردم مناطق روستایی دارای دیابت هستند و بیشترین شیوع دیابت در کشور مربوط به زنان استان سمنان است. تهران و شهرهاي تابعه آن و همچنین اصفهان 8-7 درصد جمعیت مبتلایان به دیابت را دربرگرفتهاند و در برخی شهرهای کشور شیوع دیابت از این میزان نیز بالاتر است؛ بهطوريكه در شهر یزد و بندر بوشهر شیوع دیابت نوع 2 به ترتیب 3/16 و 6/13 درصد برآورد شده است. سالیانه ۴۰ درصد مرگ و میر افراد زیر ۴۰ سال در کشور بهدلیل دیابت و عوارض آن است و جهت تامین دارو، تجهیزات، ناتوانیها، بستریها و بیمهها، هزینه بالغ بر ۱۷ هزار میلیارد تومان در سال صرف دیابت در ایران میشود.
انجمن دیابت ایران، سن ابتلا به این بیماری در کشور را 10 تا 15 سال پایینتر از کشورهای توسعه یافته اعلام کرده است. عامل اصلی دیابت در ایران نان سفید ایرانی، برنج سفید آبکشیده، آرد و شکری است که در تولید کیک و کلوچه و شیرینی قنادی بکار برده میشود. عدم تحرک و ورزش عموم مردم همراه با مصرف نشاسته بالای حاصل از نان و برنج مصرفی، باعث افزایش جمعیت دیابت در ایران شده است. هنوز بسیاری از کشورها بهخصوص کشورهای در حال توسعه از اثرات منفی اجتماعی و اقتصادی دیابت آگاهی ندارند و ناآگاهی بزرگترین مانع در اجرای استراتژیهای پیشگیری بهمنظور جلوگیری از افزایش بیرویه و روزافزون تعداد مبتلایان به این بیماری است.
انواع دیابت
ديابت از نوع بيماريهاي غيرواگيري است كه داراي سه نوع يك، دو و دیابت بارداری است (شکل 1). نوع يك بیماری دیابت ژنتيكي و نوع دو بهواسطه عدم توجه به بهداشت غذايي و سلامت بدن ايجاد ميشود و همچنین عدم تحمل بدن مادر به گلوگز، زمینهساز ایجاد دیابت بارداری است.
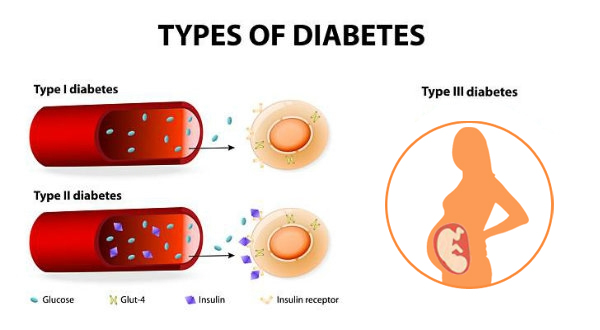
شكل 1: انواع ديابت
دیابت نوع 1:
نوعی بیماری خودایمنی است که 5 تا 10 درصد جمعیت دیابت ایران را شامل میشود. این نوع دیابت در گذشته «دیابت وابسته به انسولین» نامیده میشد، همچنین بهدليل شایع بودن این بیماری در کودکان، جوانان و افراد زير 30 سال بهعنوان «ديابت كودكان» نيز شناخته ميشود. در این بیماری، توان ترشح انسولینی در پانکراس، در نتیجه تخریب سلولی سلولهای بتا (پانکراس) از بین میرود و بدن افراد مبتلا، قادر به تولید انسولین کافی نيست (شکل 2). انسولین هورمونی است که بدن را قادر میسازد گلوکز موجود در غذا را به انرژی تبدیل کند؛ بنابراین چنانچه قند موجود در خون نتواند وارد سلولها شود در رگها انباشته شده و نتیجه آن افزایش قند خون است.
باید توجه نمود که امکان درگیر شدن با این بیماری در هر سنی وجود دارد و افراد مبتلا برای زنده ماندن، هر روز باید مقدار مشخصی انسولین تزریق کنند. در کودکان دچار دیابت نوع1، علائم معمولا بهطور ناگهانی بروز میکند و این افراد قبلا سالم بوده و افزایش وزن نداشتهاند، اما در بزرگسالان، علائم بهصورت تدریجی خود را نشان میدهند. تشنگی فراوان، گرسنگی شدید، بیحوصلگی، تکرر ادرار و کاهش وزن از علائم این نوع بیماری هستند. علت ابتلا به دیابت نوع1 مشخص نیست، پزشکان ترکیبی از عوامل ژنتیکی، سابقه خانوادگی و فاکتورهای محیطی را در ایجاد بیماری دخیل میدانند.
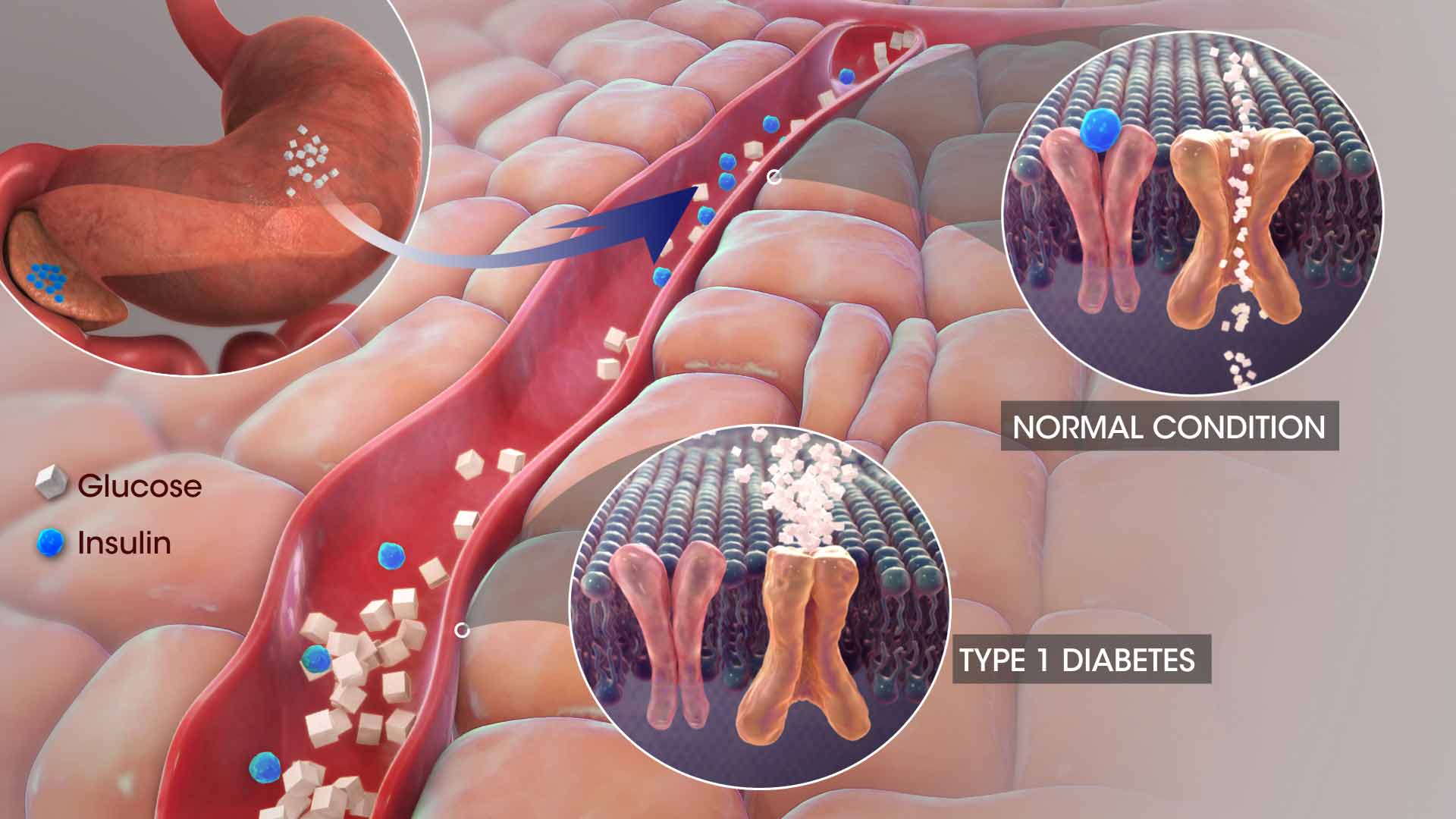
شكل (2): ديابت نوع 1
دیابت نوع2:
این نوع دیابت که سابق بر این، آنرا «دیابت شیرین غیروابسته به انسولین» یا «دیابت بزرگسالان» مینامیدند، نوعی اختلال در سوختوساز بدن است که با بالا بودن گلوکز خون در شرایط مقاومت و کمبود نسبی انسولین شناسایی میشود. این مساله در تقابل با دیابت نوع 1 است که در آن به دلیل تخریب سلولهای جزیرهای در لوزالمعده (سلولهای بتا) با کمبود مطلق انسولین مواجه هستیم؛ اما در دیابت نوع 2 بدن قادر نیست به نحو مطلوب و کارآمد از انسولین استفاده کند که این وضعیت را «مقاومت به انسولین» مینامند (شکل 3). مقاومت پیشرونده بدن به انسولین در این بیماری ممکن است در نهایت به تخریب سلولهای بتای پانکراس و نقص کامل تولید انسولین منجر شود.
بیش از 90 درصد افراد دیابتی، مبتلا به دیابت نوع دوم هستند، این بیماری بهطور معمول در بزرگسالان با اضافه وزن، فشار و چربی خون بالا دیده میشود. تشنگی فراوان، تکرر ادرار، بیحوصلگی، اختلالات بینایی، بیحسی انگشتان و دیر بهبود یافتن زخمها از جمله علائم دیابت نوع2 بهشمار میرود. در بسیاری از افراد بهدلیل کندی پیشروی بیماری، علائم آن چندان مشهود نیست به همین دلیل تشخیص آن دیرهنگام صورت میگیرد و افراد زمانی برای درمان به پزشک مراجعه میکنند که درگیر یکی از عوارض آن شدهاند.
برای افراد مبتلا به دیابت نوع2، داروهای کاهنده میزان قند خون از جمله «متفورمین» و «گلیبنکلاماید» تجویز میشود. همچنین داروی جدید «امپاگلیفلوزین» از داروهای خوراکی کنترل قند خون است که با دفع گلوکز از طریق ادرار به کنترل قند خون بیمار کمک میکند و این دارو میتواند میزان تلفات ناشی از عوارض دیابت همانند بیماریهای قلبی- عروقی و کلیوی را به میزان قابل توجهی کاهش دهد.
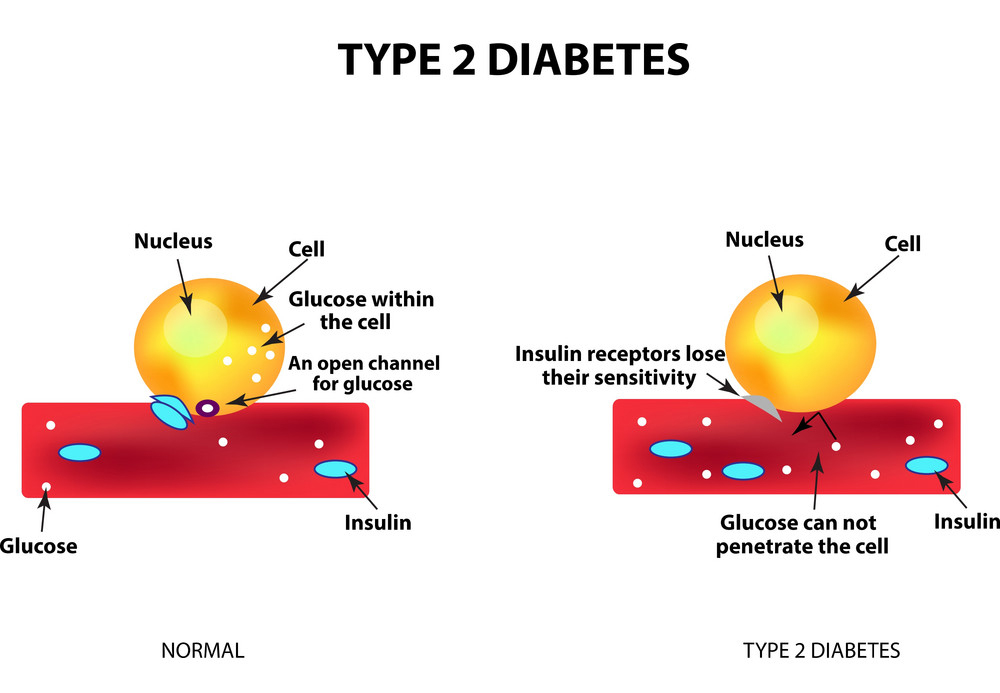
شکل (3): دیابت نوع 2
دیابت بارداری:
این بیماری نوعی حالت عدم تحمل گلوکز است که در زنان باردار بدون سابقه دیابت نیز ظاهر میشود و بر اساس آخرین آمار منتشر شده فدراسیون جهانی دیابت در سال 2015، از هر 7 تولد، یک نوزاد تحت تاثیر دیابت بارداری متولد شده است. بهعبارت ديگر، دیابت بارداری در جهان شیوع 14 درصدی دارد و بهطور تقریبی در ۵ درصد جمعیت دارای دیابت بارداری، مشکلات جدی برای مادر و جنین ایجاد میشود.
این بیماری بین هفتههای ۲۴ و ۲۸ بارداری ظاهر میشود و همزمان با آن هورمون لاکتوژن جفتی، توسط جفت ترشح شده که باعث ایجاد کاهش حساسیت به انسولین در مادر میشود. با توجه به عوارض دیابت بارداری برای مادر و جنین، همچون بروز نقصهای مادرزادی، افزایش خطر سقط جنین، داشتن نوزاد با وزن بالا، خطر زایمانهای پر درد و سخت، پیشگیری و کنترل این بیماری طی دوران بارداری ضروری است.
عوارض دیابت
خون، در سراسر بدن جاری است، زمانی که میزان گلوکز موجود در خون بالا باشد، محیطی که اعضای بدن در آن به فعالیت میپردازند، مختل میشود. در این هنگام بدن، علائمی را ظاهر میسازد تا نشان دهد اوضاع داخلی چندان مناسب نیست. عوارض بیماری دیابت که بهطور کلی به دو نوع حاد و مزمن تقسیم میشود، از عمدهترین علل ناتوانیهایی همانند کوری، نارسایی کلیه، قطع عضو، بیماریهای قلبی- عروقی و... است، که کیفیت زندگی بیماران را بهشدت تحت تاثیر قرار میدهد. با رعایت مواردی همچون نگه داشتن وزن، فشار و قند خون در حالت نرمال، چکاپ سالیانه، ورزش منظم، رژیم غذایی سالم میتوان عوارض ناشی از این بیماری را کنترل و به تعویق انداخت.
عوارض حاد
کتواسیدوز دیابتی:
کتواسیدوز (Ketoacidosis) دیابتی با علائم تنفس کاسمال Kussmaul breathing): نفسهای عمیق و سخت)، نفس با بوی بد دهان، تهوع، استفراغ، کم آبی بدن، درد شکم و یا کاهش سطح هوشیاری خود را نشان میدهد. این عارضه با سه مشخصه بیوشیمیایی کتوز (عدم دریافت انرژی کافی از گلوکز)، اسیدوز (پایین آمدن pH خون) و هایپرگلیسمی (Hyperglycemie: افزایش قند خون) متمایز میشود.
کتواسیدوز دیابتی میتواند بهعنوان علامت اولیه در دیابت نوع یک بارز شود، اما معمولا در بیماران دیابتی دارای میزان انسولین خون پایین یا شرایط افزایش ناکافی دوز انسولین در وضعیتهای استرسي (بیماری و جراحی) نیز این علائم ایجاد میشود. درمان این وضعیت تخصصی است که معمولا نیاز به بستری اورژانس در بخش مراقبتهای ویژه دارد.
سندرم هایپراسمولارهیپرگلیسمیک
در سندرم هایپراسمولارهیپرگلیسمیک (Hyperglycemic Hyperosmolar Syndrome) پلاسمای سطح هوشیاری کاهش پیدا کرده و منجر به کما و سکته مغزی میشود؛ بههمین دلیل در گذشته، شوک یا کومای هایپراسمولار نامیده میشد. این وضعیت شباهتهایی (علائم) با کتواسیدوز دیابتی دارد، با این تفاوت که وجود انسولین مانع از ایجاد کتونها و اسیدوز شدید میشود. در این وضعیت، افزایش قند خون میتواند بسیار شدید و حتی بالای ۱۰۰۰ میلیگرم در دسیلیتر باشد.این سندرم در بیماران دیابت نوع2 دیده میشود و معمولا با وجود مقادیر بالای قند و نبود کتوز قابل توجه، در حضور سایر علائم بالینی تشخیص داده ميشود. در این بیماران، کم آبی بدن شدیدتر است و متناسب با افزایش اوسمولاریته (Osmolality) پلاسما، سطح هوشیاری کاهش پیدا میکند. در این عارضه علائم عصبی شامل تشنج و وضعیتی شبیه سکته مغزی نیز مشاهده میشود که با تصحیح اوسمولاریتی بهبود مییابد. درمان این وضعیت مرگبار باید تهاجمی باشد و شامل تجویز مایعات و انسولین است.
هیپوگلیسمی:
این عارضه شامل افت قند به مقادیر کمتر از مقادیر طبیعی (3/3 میلیمول در لیتر) و در واقع ناشی از داروهای کاهشدهنده قند خون است و میتواند در پی افزایش مصرف گلوکز در موقعیتهایی همچون ورزش زیاده از حد، کمبود دریافت غذایی یا مصرف مشروبات الکلی ایجاد و به کما یا تشنج منجر شود. بروز این عارضه باعث ایجاد ترس در بیمار نسبت به تکرار آن و بیتوجهی به کنترل قند میشود؛ بنابراين، در درمان دیابت توجه جدی به پیشگیری از آن میشود. در صورت بروز، درمان بسته به شدت علائم میتواند با مصرف خوراکی یا تزریقی قند و انجام اقدامات تشخیصی و تعیین قند خون صورت گیرد.
عوارض مزمن
عوارض مزمن دیابت بهطور عمده به دو دسته عوارض میکرواسکولار (Microvascular) و ماکرواسکولار (Macrovascular) تقسیم میشود:
عوارض میکرواسکولار:
این عوارض شامل رتینوپاتی) Retinopathy: نابینایی)، نفروپاتی (Nephropathy: آسیبهای گلومرول و دفع آلبومین) و نوروپاتی (Neuropathy:کاهش یا ازدست دادن حس درد) است.
رتینوپاتی دیابتی:
شایعترین علت موارد جدید نابینایی در افراد مسن رتینوپاتی دیابتی است. کاهش بینایی در این بیماری با عوارض دیگری شامل افتادن، شکستگی استخوان ران و افزایش چهار برابر مرگ و میر همراه است.
بهطور کلی رتینوپاتی دیابتی به سه شکل، ادم ماکولا (Vascular leakage: نشت عروقی منتشر شده یا موضعی در ماکولا)، میکروآنوریسم (Microaneurysms: تجمع پیشرونده عروقی، خونریزیهای داخل شبکیه، خمیدگی عروقی، مالفورماسیونهای عروقی) و انسداد شریانی شبکیه (مراحل آخر بيماري) مشاهده میشود.
نفروپاتی دیابتی و بیماریهای کلیه:
حدود نیمی از بیماران دیابتی در طول عمر خود علائم صدمه کلیوی را نشان میدهند که میتواند منجر به کاهش طول و کیفیت عمر شود. نفروپاتی دیابتی شایعترین عارضه کلیوی دیابت است و به افزایش پیشرونده دفع پروتئین از ادرار گفته میشود که میتواند منجر به کاهش عملکرد کلیه و درنهایت نارسایی کلیه میشود.
طول مدت ابتلا به دیابت، کنترل قند ضعیف، فشار خون بالا، جنسیت مذکر، چاقی و مصرف سیگار از عوامل ایجاد نفروپاتی دیابتی است. نفروپاتی دارای مراحلی است که برای غربالگری، تشخیص و تعیین پروگنوز بیماری کاربرد زیادی دارد. در مراحل اولیه، پروتئین آلبومین در مقادیر اندک از طريق ادرار دفع میشود؛ به تدریج میزان دفع افزایش مییابد تا به دفع واضح پروتئین از ادرار در مرحله پیشرفت، منجر میشود. عبور از هر یک از این مراحل حدود پنج سال به طول میانجامد و در اواخر این روند، سرعت افت عملکرد کلیه افزایش مییابد و در نتيجه نارسایی کلیه آشکار میشود. علاوه بر نفروپاتی دیابتی، این بیماران ممکن است بهطور مستقل یا همزمان، به سایر بیماریهای کلیه از جمله، نفروپاتی ناشی از فشار خون و نفروپاتی ایسکمیک (تنگی شریان کلیه) دچار شوند.
نوروپاتی دیابتی:
بیماران دیابتی ممکن است دچار طیف گستردهای از اختلالات چندگانه اعصاب (حسی و حرکتی) شوند. این عارضه در ۴۰ تا ۵۰ درصد از دیابتیها مشاهده میشود. افراد مبتلا شده به دیابت نوع یک تا پنج سال پس از بروز بیماری ممکن است دچار نوروپاتی نشوند، اما در دیابت نوع2 ممکن است این عوارض از همان ابتدا وجود داشته باشد. افزایش میزان قند و تریگلیسیرید خون، شاخص توده بدنی بالا، مصرف سیگار و فشار خون بالا، فاکتورهای خطری است که ریسک بروز نوروپاتی را افزایش میدهند.
زخم پای دیابتی تا حدود زیادی وابسته به نقص حسی ناشی از نوروپاتی دیابتی است که عارضه جدی است و میتواند منجر به قطع عضو شود. از مشکلات دیگر در نوروپاتی دیابتی دردهای نوروپاتیک ناشی از اختلال در اعصاب سمپاتیک است و تشخیص زودرس آن، اهمیت زیادی در پیشگیری از عارضهها دارد.
عوارض ماکرواسکولار
بیماران دیابتی از افزایش قابل توجه ریسک ابتلا به بیماریهای قلبی عروقی آترواسکلروزی، از جمله سکته مغزی، بیماری عروق کرونر و بیماریهای عروق محیطی رنج میبرند. ریسک این بیماریها در هر دو نوع اصلی دیابت و در سنین پایین بالاست و مشخص شده که حتی در افراد دیابتی جوان، ریسک بروز سکته زودرس بیشتر از افراد سالم است.
بیماری عروق کرونر:
علت اصلی مرگومیر در بیماران دیابتی (۶۵ تا ۸۰ درصد)، بیماریهای قلبی است. بیماران دیابتی در ریسک بالاتری از بیماریهای قلبی قرار دارند و این مشکلات در سنین پایینتر ایجاد میشود. همچنین بیماران دیابتی ریسک بالاتری در ابتلا به اسکمی قلبی (کاهش خونرسانی به ماهیچه قلب) دارند و یک سوم از سکتههای قلبی در این بیماران بدون علایم شناخته شده سکته اتفاق میافتد.
سکته مغزی:
دیابت، ریسک سکته مغزی را در مردان دو تا سه برابر و در زنان دو تا پنج برابر افزایش میدهد. همچنین احتمال بروز مجدد سکته مغزی در بیماران دیابتی دو برابر افراد سالم است. عوارض سکته مغزی در دیابتیها بدتر از سایر افراد و شامل هزینههای بیمارستانی، معلولیتها و نواقص عصبی باقیمانده و مرگ و میر در بلندمدت میشود.
بیماری عروق محیطی:
دیابت به علت تنگ شدن عروق، کاهش جریان خون و عدم بهبود زخم، بهعنوان اولین عامل قطع عضو غیرتروماتیک اندام تحتانی بهشمار میآید. زخم پا در حدود 15 درصد جمعیت مبتلایان به دیابت نوع2 ایجاد ميشود و شایعترین محل آن شست پا است. در جنس مذکر با سابقه دیابت بیش از 10 سال، احتمال نوروپاتی محیطی افزایش مییابد و سیگارکشیدن، بیماری عروق محیطی و سابقه قطع عضو قبلی یا زخم سبب افزایش احتمال این عارضه میشود.
کنترل دیابت
در دنیای امروز با صنعتی شدن، رشد شهرنشینی و تغییر سبک زندگی مردم، شیوع بیماریهای مزمن از جمله دیابت گسترش یافته است. تغییر سبک زندگی افراد، یعنی رواج زندگی ماشینی، کمتحرکی، چاقی، میزان بالای چربی و فشار خون، تغذیه نامناسب (مصرف کربوهیدراتها، فستفودها، غذاهای چرب، پرنمک و شیرین)، استرس، افسردگی، ابتلا به اختلالاتی همچون پرخوری عصبی، مصرف الکل و... تاثیر قابل توجهی در شیوع این نوع بیماریها داشته است.
داشتن سبک زندگی سالم با رعایت مواردی مانند داشتن رژیم غذایی سالم، وزن متعادل، فعالیت فیزیکی، ترک سیگار، کنترل استرس، دارو درمانی و... بهمعنی ممانعت از بروز و شیوع بسیاری از بیماریها، افزایش سلامت جسمانی و روانی و اثرات مفید فردی و اجتماعی است.
دیابت، بهویژه دیابت نوع 2 بیماری مزمن و پیچیدهای است که همهگیری آن در جهان به طرز هشدار دهندهای در حال گسترش است و درمان و مهار آن نیازمند ارائه خدمات درمانی بهشکل مطلوب و همراهی مردم و بیماران مبتلا است. پیشگیری و کنترل دیابت و عوارض ناشی از آن نیازمند ارتقا سطح آموزش به بیماران و افراد در معرض ابتلا، درمان بهموقع، صحیح و مطلوب، غربالگری و کنترل زودرس عوارض چشمی، کلیوی، قلبی و... است.
فرآیند پویای آموزش در آگاهیبخشی، تغییر نگرش و ایجاد اعتماد بهنفس در بیماران نقشی انکارناپذیر و تعیینکننده دارد و میتواند منجر به تغییر سبک زندگی و ارتقای کیفیت آن شود و عوارض جسمانی و روانی بیماری را کاهش دهد. به طور کلی هدف اصلی در درمان دیابت، قرار دادن فرد دیابتی در شرایطی است که بتواند بدون محدودیت، از زندگی فعال و طول عمر طبیعی برخوردار شود، تحقق این شرایط تنها با آگاهیبخشی و آموزش به فرد مبتلا و اطرافیان وی امکانپذیر است.