ویروس نقص سیستم ایمنی انسان (Human immunodeficiency virus) به اختصار HIV، یک رتروویروس (نوعی ویروس که با استفاده از آنزیم وارونویس در سلول میزبان بازتولید میشود) است که با آسیب به سیستم ایمنی بدن موجب بیماری آهسته و پیشرونده از عفونتHIV تا ابتلا به سندرم ایدز میشود. این ویروس با آلوده کردن زیرگروه خاصی از سلولهای سیستم ایمنی به عنوان CD4،(cluster of differentiation (4 بیماری ایدز را به وجود میآورد.این سلولها زیرگروهی از گلبولهای سفید هستند که بهشکل طبیعی پاسخ ایمنی به عفونت را تنظیم میکنند. ویروس نقص سیستم ایمنی با تکثیر در سلولهای CD4 و تخریب آنها باعث کاهش این دسته از سلولها و در نتیجه کاهش قدرت دفاعی سیستم ایمنی بدن میشوند. به عبارت دیگر، بیماری ایدز پیشرفتهترین مرحله ویروس HIV است. به فرد آلوده به ویروس در اصطلاحHIV مثبت گفته میشود. HIVمثبت به معنی ابتلا به ایدز نیست، زیرا افراد زیادی با وجود ابتلا به این ویروس، ممکن است تا سالهای طولانی علائم ابتلا به بیماری را نداشته باشند. آزمایش خون تنها راه شناسایی ویروس HIV در بدن به شمار میرود.
راههای انتقال
ویروس نقص سیستم ایمنی (HIV) میتواند از طریق: تماس جنسی (مرد با زن، مرد با مرد و زن با زن)، خون و فرآوردههای خونی آلوده، انتقال شغلی (پزشکان و کارکنان مراکز بهداشتی و آزمایشگاهی که با نمونههای آلوده سر و کار دارند)، مادر آلوده به جنین طی دوران بارداری یا از طریق تغذیه با شیر مادر به نوزاد منتقل شود.
این ویروس پس از ورود به بدن، با حمله به گلبولهای سفید خون، تکثیر و با شبیهسازی سریع آن در درازمدت باعث تضعیف سیستم ایمنی بدن شده و با ایجاد عفونت از راه عوامل بیماریزای ساده، موجب ابتلا به بیماری ایدز میشود (رود افشان، ناهید،1389).
مراحل از انتقال تا ابتلا
بیماری ناشی از ویروس HIV از ابتدای ورود ویروس به بدن تا ابتلای قطعی به این بیماری دارای نشانهایی است که گاه با علائم دیگر بیماریها مشابهت دارد و همین شباهتها باعث جدی نگرفتن بیماری شده و در نتیجه منجر به انتقال بیماری به دیگران میشود. اطلاع از این مراحل گامی موثر در کنترل بیماری و ممانعت از انتقال آن است. این مراحل به شرح زیر طبقهبندی میشوند:
مرحله حاد: هفتههای اول پس از انتقال
با ورود ویروس به بدن برای چند هفته علائمی همچون تب، گلو درد، بزرگی غدد لنفاوی، درد مفاصل، سر درد، بیاشتهایی، کاهش وزن، اسهال و... ظاهر میشود. این علائم شباهت زیادی با نشانههای سایر بیماریها دارد و چون ظرف مدت کوتاهی بهبود مییابد، احتمال بسیار کمی وجود دارد که بیماری در این دوره تشخیص داده شود. از زمان ورود ویروس به بدن تا زمان نتایج آزمایشگاهی مثبت نشاندهنده آلودگی، ممکن است بیش از یک سال طول بکشد. در این مدت، فرد آلوده میتواند بهراحتی دیگران را آلوده کند.
عفونت بدون علامت؛ تاخیر بالینی، مرحله مزمن
پس از بهبودی مرحله حاد، بیماری وارد مرحله بدون علامت میشود، که برحسب نوع ویروس ممکن است از 10 تا 17 سال طول بکشد. شخص در این مرحله به ظاهر سالم است، اما جواب آزمایشHIV، مثبت و بیماری توسط شخص مبتلا قابل انتقال است. در این مرحله انجام آزمایشهای داوطلبانه، شناسایی افراد آلوده، مشاوره و آموزش درخصوص راههای انتقال بیماری در کنترل عفونت اهمیت دارد.
عفونت علامتدار؛مرحله قبل از بیماری ایدز
قبل از بروز علائم نهایی ایدز، نشانههایی همچون بزرگی غدد لنفاوی، تب و اسهال طولانیمدت، برفک دهان، کاهش وزن، ضعف، اختلالات خلقی، اختلالات غدد درونریز، ، ضایعات پوستی و مخاطی و... ظاهر میشود.همچنین در این مرحله خستگی زودرس و کاهش توانایی هنگام انجام کارهای روزمره ممکن است تا سالها وجود داشته باشد.
ایدز؛ مرحله پیشرفته HIV
همانطور که بیان شد بیماری با عفونت اولیه آغاز میشود و طی مراحل مختلف با همانندسازی فعال ویروس و اختلالات پیشرونده، پیشرفت میکند. ایدز به مرحله نهایی پیشرفت ویروس HIV گفته میشود که با کاهش شدید قدرت دفاعی بدن، فرد، مستعد ابتلا به انواع عفونتها و سرطانها میشود و درنهایت مرگ را به دنبال دارد.
عوامل تضعیف سیستم ایمنی مانند سوءتغذیه، استرس، ابتلا به سایر بیماریها و... میتواند ورود عفونت HIV به فاز بیماری ایدز را تسریع کند، اما انجام اقدامات درمانی بهموقع ضد ویروسHIV، تاثیر قابل توجهی در جلوگیری از پیشرفت بیماری یا آهسته کردن روند پیشرفت آن در درازمدت داشته است.
وضعیت جهانی HIV
ویروس HIV نخستین بار در سال 1981 در میان مردان همجنسگرا در ایالات متحده آمریکا شناسایی و مدت کوتاهی پس از آن در اروپای غربی مشاهده شد.
بر اساس گزارش سازمان بهداشت جهانی(WHO)، 9/39 میلیون نفر در سراسر جهان تا پایان سال 2017 به ویروس HIV مبتلا بودهاند (تصویر 1). شیوع این بیماری در مناطق مختلف جهان متفاوت است بهطوریکه منطقه آفریقای جنوبی بیشترین آمار ابتلا را به خود اختصاص میدهد (1 مورد در هر 25 نفر) و تقریبا دو سوم افراد مبتلا به ویروس HIV در این منطقه زندگی میکنند پس از آن آمریکای شمالی و جنوبی بیشترین میزان ابتلا را بهخود اختصاص میدهد.
طی 5 سال گذشته، هر سال بیش از 2 میلیون نفر به این ویروس مبتلا شدهاند و تقریبا همین تعداد به دلیل ابتلا به ایدز فوت کردهاند.
تصویر1- پراکندگی ویروس HIV در میان بزرگسالان 15 تا 49 سال در سطح جهان طی سال 2017
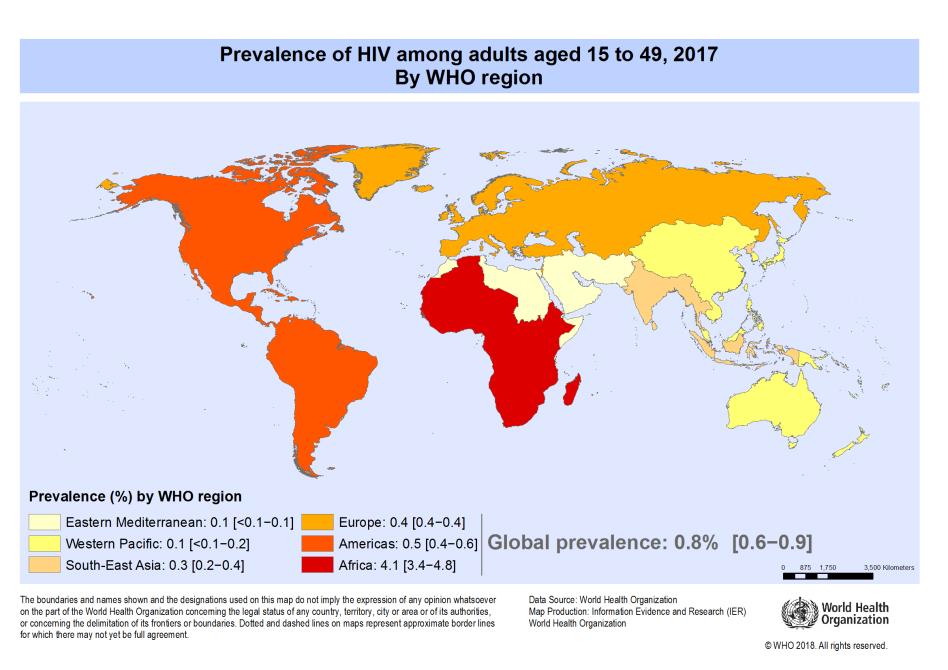
ماخذ: سازمان بهداشت جهانی (WHO)
وضعیت HIV در ایران
اولین مورد ابتلا به بیماری ایدز در سال 1366 در کودکی مبتلا به بیماری هموفیلی مشاهده شد که از فاکتورهای انعقادی وارداتی آلوده استفاده کرده بود. هرچند افراد آلوده به ویروس HIV در اقلیت هستند، اما با دیگر افراد جامعه در ارتباطند و در صورت عدم رعایت نکات بهداشتی و مراقبتی، میتوانند دیگران را در معرض ابتلا قرار دهند.
طبق گزارش پایش کنترل ایدز در ایران، تا پایان سال 1395 تعداد مبتلایان به HIV حدود 34820 نفر برآورد شده است که از این تعداد 84 درصد را مردان و 16درصد را زنان تشکیل میدهند (گزارش پایش کنترل ایدز در ایران، مورد تایید دبیرخانه کارگروه کشوری ایدز و وزارت بهداشت، درمان و آموزش پزشکی، 1395).
راههای ابتلا به ویروس HIV در ایران به ترتیب بیشترین راه انتقال عبارت است از: تزریق با سرنگ مشترک در مصرفکنندگان موادمخدر، روابط جنسی پرخطر و انتقال از مادر به کودک.
هرچند شیوع ویروس در بین عموم جمعیت هنوز پایین است، اما شیوع HIV در بین مصرفکنندگان تزریقی مواد حدود 15درصد است. با وجود اقدامات صورت گرفته برای کنترل ویروس در میان مصرفکنندگان تزریقی مواد، همچنان عمدهترین عامل گسترش همهگیری در ایران مصرف تزریقی مواد است. علاوه بر این، در چند سال اخیر نشانههایی از افزایش نقش انتقال جنسی ویروسHIV در ایران دیده شده و سهم موارد شناسایی شده ابتلا از راه انتقال جنسی به طور مداوم افزایش یافته است (چهارمین برنامه استراتژیک ملی کنترل عفونت HIV در ایران، 1398-1394).
گام موثر اول؛ مشاوره
پس از شناسایی همهگیری HIV در زندانیان مصرفکننده تزریقی مواد در سال 1374، ایران به دنبال راهی برای پوشش مناسب خدمات و کنترل بیماری بود. خدماتی شامل درمان ضد رتروویروسی و ارائه برخی خدمات آموزشی و پیشگیرانه، در ابتدا به صورت پراکنده و بدون انسجام در کشور ارائه میشد. با راهاندازی اولین مرکز مشاوره بیماریهای رفتاری در کرمانشاه در سال 1379، تحول قابل توجهی در ارائه خدمات به وجود آمد و موفقیتهای این مرکز در زمینه ارائه خدمات، منجر به راهاندازی مراکز مشابه در سراسر کشور شد به گونهای که تا پایان سال 1387 در 72 شهر کشور، حداقل یک مرکز مشاوره بیماریهای رفتاری وجود داشت. درمان ضدرتروویروسی به عنوان استراتژی اصلی در اولین برنامه استراتژیک کشوری پیشگیری و کنترل HIV/ ایدز (1385-1381)، توسط این مراکز ارائه شد.
نتایج مطالعات انجام شده درباره روند مراقبت و درمان بیماران مبتلا در مراکز مشاوره بیماریهای رفتاری بر ضرورت تغییر و ارتقای برنامههای پیشگیری و درمان دلالت داشت. این بررسیها نشان میداد تعداد کمی از مواردHIV مثبت به شکل منظم برای شمارش سلولهای CD4 و دریافت درمان ضدرتروویروسی به مراکز مشاوره بیماریهای رفتاری مراجعه میکنند. همچنین به علت نبود برنامه پایشی منظم و استاندارد در روند درمان، پروتکل اجرایی استاندارد، کمآگاهی پزشکان شاغل در مراکز مشاوره و... برنامه مداخلهای برای بهبود کیفیت و ارتقای خدمات پیشگیری، مراقبت و درمان با هدف «افزایش موارد شناسایی شده»، «گسترش پوشش درمان» و «ارتقای کیفیت خدمات» در سال 1389 طراحی شد که شامل 3 مرحله زیر است:
1- تقویت زیرساختهای موجود و ارتقای خدمات مراقبت و درمان موارد شناسایی شده
2- تقویت زیرساختهای افزایش شناسایی و اتصال به خدمات
3- گسترش تست و تشخیص HIV و افزایش پوشش درمان.
گام دوم؛ آزمایش و مشاوره
آزمایش و مشاوره HIV مثبت از جمله راهکارهای برنامه استراتژیک کشوری برای کنترل این ویروس است (گزارش پایش کنترل ایدز در ایران، مورد تایید دبیرخانه کارگروه کشوری ایدز و وزارت بهداشت، درمان و آموزش پزشکی، 1395). در این برنامه بر لزوم انجام آزمایش با در نظر گرفتن محرمانگی، رضایت، مشاوره، تضمین نتایج درست آزمایش و ارائه خدمات لازم تاکید شده است. در آخرین ویرایش برنامه انجام آزمایش HIV، رویکرد pitc (physician initiated testing and counseling)، مشاوره و آزمایش توسط پزشک، با روش جدید مورد تاکید قرار گرفته و به مصرفکنندگان تزریقی مواد مخدر و شرکای جنسی آنها، مراجعین به مراکز درمان اعتیاد و شرکای جنسی آنها، افراد با رفتارهای پرخطر جنسی و شرکای جنسی آنها، افراد دارای رابطه جنسی با مبتلایان به HIV، همسران افراد مبتلا به HIV، زنان باردار با احتمال بالای خطر، افراد مبتلا به بیماریهای آمیزشی و هپاتیتهای منتقلشونده از خون، افرادی که علائم بالینی ابتلا به HIV دارند، کودک متولد شده از مادر مبتلا، افرادی که به شکل تصادفی مبتلا شدهاند، توصیه شده است. علاوهبراین، دسترسی به خدمات برای کلیه افراد متقاضی در نظر گرفته شده است.
در حال حاضر بیش از 1000 مرکز، مسئول ارائه آزمایش و مشاوره HIV هستند. این مراکز شامل همه مراکز مشاوره بیماریهای رفتاری، پایگاههای مشاوره، برخی کلینیکهای مراقبت پیش از بارداری، مراکزی که بهطور ویژه برای تقویت پیشگیری انتقال مادر به کودک پیشبینی شدهاند، بسیاری از مراکز گذری مردان، مراکز گذری زنان، مراکز ویژه زنان آسیبپذیر و... است.
گام سوم؛ درمان
اتصال به خدمات و دریافت برنامههای مراقبت نیازمند مراحل اصلاح و بهبود است. طبق آمار وزارت بهداشت از میان 1838 نفری که در فاصله مهرماه 1394 تا مهرماه 1395، آزمایش HIV در آنها مثبت بوده، 1432 نفر برای انجام آزمایشات پیشرفتهتر مراجعه کرده و سایرین به دلیل عدم پایبندی به رژیم درمانی، هزینههای سنگین آزمایش، مشاوره، درمان و... پیگیری را متوقف کردهاند.
آزمایشات پزشکی نشان دادهاند داروهای آنتی رتروویروس تا حدودی قادر به جلوگیری از پیشرفت عفونت HIV هستند. درمان با این گروه از داروها عامل مهمی در ارتقای امید به زندگی بیماران محسوب میشود؛ هرچند این داروها قادر به پیشگیری و توقف کامل فعالیتهای تخریبی ویروسHIV نیستند.
داروهای ضدویروس HIV، باعث افزایش توان سیستم ایمنی بدن، کاهش تعداد ویروسها، کندی و یا توقف ورود به مرحله بیماری میشوند. این داروها با مهار پلاسمایی ویروس HIV، سرعت پیشرفت بیماری را در افراد آلوده کاهش میدهند. این گروه از داروها حداقل یک مهارکننده پروتئاز یا مهارکننده غیرنوکلئوزیدی ترانس کریپتاز معکوس دارند. هدف از این نوع درمان، جلوگیری از پیشرفت بیماری، ارتقای کیفیت زندگی و طولانیتر کردن آن است. در این میان اراده افراد مبتلا جهت پایبندی به رژیم درمانی ضدرتروویروسی اهمیت زیادی دارد.، چراکه شایع بودن وقفههای درمانی و پایبندی ضعیف به درمان با افزایش نشانهها و علائم HIV، مهار ناقص ویروس، پیشرفت بیماری و افزایش مرگ ومیر همراه است.
در سالهای ابتدایی شناسایی مبتلایان به ویروس HIV، درمان و کنترل آن در انحصار پزشکان متخصص عفونی قرار داشت ، اما در چند سال اخیر پزشکان عمومی دوره دیده نیز میتوانند اقدامات درمانی را انجام دهند. در دورههای آموزشی ارائه شده برای پزشکان با ادغام موارد علمی و نکات مشاورهای، شرکتکنندگان ضمن آشنایی با راههای پیشگیری، مراقبت، تغذیه، درمان مبتلایان، جلوگیری از انتقال مادر به کودک، اصول تشخیص و درمان کودکان مبتلا و... با جنبههای مشاورهای مربوط به هر مبحث آشنا میشوند.
سخن آخر
بیماری ایدز در سطح جهانی و ملی مسالهای کاملا اجتماعی است، پیشگیری، مراقبت و درمان آن احتیاج به همکاریهای ملی و بینالمللی دارد. بیماران مبتلا به ایدز از یک سو بسیار آسیبپذیرند و از سوی دیگر، به علت پیشداوری و ترس از سرایت بیماری در مورد شغل، مراقبتهای بهداشتی، حمایتهای عمومی و... مورد تبعیض قرار میگیرند. وحشت از مرگ، طردشدگی، تنهایی، انگ اجتماعی، اخراج از کار، بدنامی و... از عواملی است که باعث میشود مبتلایان به ویروس HIV تا جایی که ممکن است وضعیت خود را مخفی نگه دارند که میتواند موجب گسترش آلودگی در جامعه شود. بنابراین، لازم است در کنار ارائه خدمات حمایتی همچون حمایت قانونی، مالی، مشاورهای، بهداشتی و درمانی از این افراد، نسبت به ایجاد حساسیت بهجا و منطقی به معنای آگاه کردن افراد جامعه از نحوه انتقال و شیوع این بیماری و راههای کنترل و پیشگیری، اقدام شود تا علاوه بر برخورد مناسب با مبتلایانی که شاید هیچ سهم و نقشی در دریافت این ویروس نداشتند (مانند بیماران هموفیلی دریافتکننده خون آلوده در سال 1366) بتوان ضمن پیشگیری از انتقال این ویروس، مانع از انزوای افرادی شود که با این بیماری سروکار دارند.